Leucodistrofia metacromatica
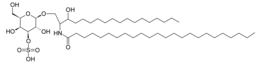
La leucodistrofia metacromatica o malattia di Scholz o anche deficit di Arilsulfatasi è una malattia da accumulo lisosomiale di tipo autosomico recessivo, ed è comunemente classificata nel gruppo delle malattie leucodistrofiche. Le leucodistrofie sono un gruppo di sei malattie che influenzano la crescita e lo sviluppo della mielina, la sostanza che riveste i neuroni. Si tratta di un accumulo di sulfatidi, che sono una classe di galattosilceramidi sintetizzati negli oligodendrociti del SNC e del SNP, essi fanno parte chimicamente dei sulfolipidi.[2]
| Leucodistrofia metacromatica | |
|---|---|
 | |
| Malattia rara | |
| Cod. esenz. SSN | RFG010 |
| Specialità | endocrinologia e neurologia |
| Classificazione e risorse esterne (EN) | |
| OMIM | 249900 e 250100 |
| MeSH | D007966 |
| MedlinePlus | 001205 |
| eMedicine | 951840 |
| Sinonimi | |
| Deficit di Arilsulfatasi Malattia di Scholz[1] | |
| Eponimi | |
| Willibald Oscar Scholz | |
Storia
modificaI primi casi sono stati descritti in letteratura sin dal 1921.[3]
Epidemiologia
modificaLa prevalenza delle leucodistrofie in generale secondo un'indagine americana stima l'incidenza essere di 1/7.663 nati vivi.[4] La leucodistrofia metacromatica è tra tutte le leucodistrofie una delle più comuni.[5] Questa malattia si manifesta in tutte le etnie, con una frequenza complessiva stimata di 1/40.000. La leucodistrofia metacromatica è risultata più frequente tra gli arabi che vivono in due aree isolate in Israele, nelle popolazioni ebrea Habbanite,[6] negli indiani d'America Navajo, e negli eschimesi Yupik.[7] In Portogallo la prevalenza è stata calcolata essere di 1/4.000 nati vivi, mentre nei Paesi Bassi essa è più alta rispetto al Portogallo di uno 0,5/100.000.[8]
In generale la malattia rimane spesso sottodiagnosticata.[4]
Cause
modificaLa malattia è ereditaria con trasmissione autosomica recessiva, è coinvolto il locus 22q13.31.[9] I soggetti eterozigoti sono riconoscibili per una diminuzione dell'enzima arilsulfatasi di circa il 50%.[1]
La malattia consiste in un accumulo di una sostanza metacromatica (determina viraggio del colore della luce trasmessa) birifrangente, costituita da accumuli di sulfatidi nella sostanza bianca (mielina) nelle cellule nervose dell'oligodendroglia, nelle cellule di Schwann e nei nervi in generale. Successivamente le cellule muoiono per fenomeni fibrotici, e le cellule superstiti presentano inclusioni tipiche e non.[1]
Clinica
modificaDella malattia si conoscono diverse varianti, tra cui forme dove sono presenti 3 tipi di enzima arilsulfatasi: A, B e C.[1] La patologia da deficit di arilsulfatasi di tipo A ha tre presentazioni cliniche:
- la forma infantile tardiva con presentazione clinica dopo il 2 anno,[10]
- la forma giovanile con presentazione clinica dopo il sesto e entro il 14º anno e
- la forma dell'adulto, la più rara, che si manifesta all'inizio dell'età adulta.[5]
Nella forma infantile i soggetti hanno una aspettativa di vita di circa un decennio dall'esordio dei sintomi. Nelle forme dell'adulto la presentazione invece è atipica.[1]
La patologia è dovuta ad un deficit geneticamente predeterminato dell'enzima Arilsulfatasi A, con accumulo di sostanza metacromatica nella mielina del SNC e anche nei reni. Varie zone anatomiche del cervello presentano lesioni nella malattia; si hanno anche esiti oftalmologici nel 50 % dei casi per lesioni al nervo ottico con cecità.[1]
I soggetti nella forma infantile, dopo una iniziale normalità di 1 - 4 anni, cominciano a presentare un'andatura tipica a gambe allargate di tipo atassico, con segno di Babinski positivo. Successivamente compare un decadimento cognitivo ingravescente, con tetraplegia e gravi segni neurologici, fino all'exitus.[5]
I soggetti con forme giovanili sono in minor numero rispetto a quelli con esordio infantile e hanno segni meno gravi; inoltre il deficit di airilsulfatasi di tipo A è solo parziale;[5] questa forma è relativamente frequente in Sicilia.[10]
I soggetti con esordio in età adulta presentano sintomi di tipo cerebellare e piramidale.[5]
Diagnosi
modificaSi fa con la dimostrazione del deficit di metabolismo dei sulfatidi, con accumulo degli stessi nelle urine e nei nervi. Inoltre si può anche evidenziare nelle urine il deficit dell'arilsolfatasi di tipo A.[5] Utile, anche, per la diagnosi una biopsia congiuntivale, per evidenziare nelle fibre nervose mieliniche le tipiche inclusioni metacromatiche e l'alterazione strutturale della guaina mielinica.[1]
Terapia
modificaLe terapie causali sono ancora in fase di studio, va considerata una malattia di tipo terminale. Si controlla solitamente il sintomo dolore. Nelle forme asintomatiche o presintomatiche si sta sperimentando il trapianto di midollo osseo con trapianto di cellule staminali, nel tentativo di capire se questo è in grado di arrestare l'evoluzione della malattia e i suoi sintomi sul SNC e sul SNP; sul primo i risultati sono controversi.
Terapie sperimentali
modificaAltre opzioni terapeutiche sperimentali prevedono: la terapia genica e la terapia enzimatica sostitutiva (ERT), terapia di riduzione del substrato (SRT), e, potenzialmente, la terapia enzimatica di valorizzazione (EET).[11]
Su un modello murino (topo) si è riusciti con un certo successo a migliorare l'espressione dell'enzima mancante con la somministrazione di un vettore virale per via intracerebrale. Tale risultato fa ben sperare su possibili sviluppi sull'uomo di questa tecnica di ingegneria genetica.[12]
Un team di ricercatori internazionali e varie fondazioni hanno organizzato nel 2008 un registro internazionale della malattia per creare e gestire un archivio condiviso di conoscenze, compresa la storia naturale della leucodistrofia metacromatica o MLD. Questo consorzio: International MLD Registry è composto, dal mondo accademico e dall'industria per le risorse scientifiche. Il Registro di sistema è operativo dal gennaio 2010.[13]
In data 12 luglio 2013 viene dato l'annuncio della guarigione di sei bambini, 3 affetti da leucodistrofia metacromatica e 3 dalla sindrome di Wiskott-Aldrich grazie a lentivirus (retrovirus) del HIV, opportunamente modificati come vettori di terapia genica.[14][15][16][17][18][19][20][21] Questo metodo è stato sviluppato da un gruppo di ricerca italiano dell'ospedale San Raffaele di Milano guidato dal Prof. Luigi Naldini. Alla data odierna (11 marzo 2021) più di 30 bambini sono stati curati per la leucodistrofia metacromatica e circa una ventina per la sindrome di Wiskott-Aldrich. Il giorno 16 ottobre 2020 la terapia sperimentale per MLD sviluppata presso l'ospedale San Raffaele è stata raccomandata alla vendita da parte del Committee for Medicinal Products for Human Use (CHMP) dell'European Medicines Agency (EMA), sotto il nome di Libmeldy, e licenziato ad Orchard Therapeutics.[22]
Prognosi
modificaIl tasso di sopravvivenza della leucodistrofia metacromatica è migliorato molto negli ultimi anni. Infatti, secondo un'indagine effettuata presso; University of Texas Medical Branch, Galveston, Texas, USA, l'età media, prima del 1970, al momento della morte e la sopravvivenza a 5 anni dalla comparsa dei sintomi era stata rispettivamente per i fenotipi:[3]
- tardo infantile 4,2 anni e 24,9%,
- giovanile 17,4 anni e 70,3%,
- adulta 43,1 anni e 88,6%.
Dopo il 1990 la sopravvivenza a 5 anni, è stata invece del:[3]
- tardo infantile 52%,
- giovanile 100%,
- adulta 95%.
Note
modifica- ^ a b c d e f g Mario Raso, Trattato di anatomia patologica clinica, PICCIN, 1986, pp. 321–, ISBN 978-88-299-0409-9.
- ^ Mario Raso, Trattato di anatomia patologica clinica, PICCIN, 1986, pp. 429–, ISBN 978-88-299-0409-9.
- ^ a b c Mahmood A, Berry J, Wenger DA, et al., Metachromatic leukodystrophy: a case of triplets with the late infantile variant and a systematic review of the literature, in J. Child Neurol., vol. 25, n. 5, maggio 2010, pp. 572–80, DOI:10.1177/0883073809341669, PMID 20038527.
- ^ a b Bonkowsky JL, Nelson C, Kingston JL, Filloux FM, Mundorff MB, Srivastava R, The burden of inherited leukodystrophies in children, in Neurology, vol. 75, n. 8, agosto 2010, pp. 718–25, DOI:10.1212/WNL.0b013e3181eee46b, PMID 20660364.
- ^ a b c d e f Frank H. Netter, Sistema nervoso, Elsevier srl, 2002, pp. 20–, ISBN 978-88-214-2662-9.
- ^ Zlotogora J, Bach G, Barak Y, Elian E, Metachromatic leukodystrophy in the habbanite Jews: high frequency in a genetic isolate and screening for heterozygotes, in Am. J. Hum. Genet., vol. 32, n. 5, settembre 1980, pp. 663–9, PMC 1686099, PMID 6107044.
- ^ (EN) Metachromatic Leukodystrophy MLD-101 - MLD Foundation, su mldfoundation.org (archiviato dall'url originale il 30 dicembre 2013).
- ^ Pinto R, Caseiro C, Lemos M, et al., Prevalence of lysosomal storage diseases in Portugal, in Eur. J. Hum. Genet., vol. 12, n. 2, febbraio 2004, pp. 87–92, DOI:10.1038/sj.ejhg.5201044, PMID 14685153.
- ^ Antonio Cao, Malattie genetiche. Molecole e geni. Diagnosi, prevenzione e terapia, PICCIN, 2004, pp. 72–, ISBN 978-88-299-1652-8.
- ^ a b Lorenzo Pavone e Martino Ruggieri, Neurologia pediatrica, Elsevier srl, 2006, pp. 487–, ISBN 978-88-214-2789-3.
- ^ Biffi A, Lucchini G, Rovelli A, Sessa M, Metachromatic leukodystrophy: an overview of current and prospective treatments, in Bone Marrow Transplant., 42 Suppl 2, ottobre 2008, pp. S2–6, DOI:10.1038/bmt.2008.275, PMID 18978739.
- ^ Angelo Sghirlanzoni, Terapia Delle Malattie Neurologiche, Springer, 3 aprile 2010, pp. 600–, ISBN 978-88-470-1119-9. URL consultato il 26 febbraio 2011.
- ^ (EN) International MLD Registry - metachromatic leukodystrophy, su mldregistry.org.
- ^ Elena Dusi, Staminali e terapia genica: guariti 6 bambini da malattie genetiche finora non curabili - Repubblica.it, su repubblica.it, La Repubblica.
- ^ M. Rossetti, M. Cavarelli; S. Gregori; G. Scarlatti, HIV-derived vectors for gene therapy targeting dendritic cells., in Adv Exp Med Biol, vol. 762, 2013, pp. 239-61, DOI:10.1007/978-1-4614-4433-6_9, PMID 22975878.
- ^ OW. Merten, S. Charrier; N. Laroudie; S. Fauchille; C. Dugué; C. Jenny; M. Audit; MA. Zanta-Boussif; H. Chautard; M. Radrizzani; G. Vallanti, Large-scale manufacture and characterization of a lentiviral vector produced for clinical ex vivo gene therapy application., in Hum Gene Ther, vol. 22, n. 3, marzo 2011, pp. 343-56, DOI:10.1089/hum.2010.060, PMID 21043787.
- ^ M. Rossetti, S. Gregori; E. Hauben; BD. Brown; LS. Sergi; L. Naldini; MG. Roncarolo, HIV-1-derived lentiviral vectors directly activate plasmacytoid dendritic cells, which in turn induce the maturation of myeloid dendritic cells., in Hum Gene Ther, vol. 22, n. 2, febbraio 2011, pp. 177-88, DOI:10.1089/hum.2010.085, PMID 20825284.
- ^ L. Naldini, Medicine. A comeback for gene therapy., in Science, vol. 326, n. 5954, novembre 2009, pp. 805-6, DOI:10.1126/science.1181937, PMID 19892968.
- ^ L. Dupré, S. Trifari; A. Follenzi; F. Marangoni; T. Lain de Lera; A. Bernad; S. Martino; S. Tsuchiya; C. Bordignon; L. Naldini; A. Aiuti, Lentiviral vector-mediated gene transfer in T cells from Wiskott-Aldrich syndrome patients leads to functional correction., in Mol Ther, vol. 10, n. 5, novembre 2004, pp. 903-15, DOI:10.1016/j.ymthe.2004.08.008, PMID 15509508.
- ^ A. Isgrò, I. Mezzaroma; A. Aiuti; A. Fantauzzi; M. Pinti; A. Cossarizza; F. Aiuti, Decreased apoptosis of bone marrow progenitor cells in HIV-1-infected patients during highly active antiretroviral therapy., in AIDS, vol. 18, n. 9, giugno 2004, pp. 1335-7, PMID 15362667.
- ^ Marangoni F, Bosticardo M, Charrier S, et al., Evidence for long-term efficacy and safety of gene therapy for Wiskott-Aldrich syndrome in preclinical models, in Mol. Ther., vol. 17, n. 6, giugno 2009, pp. 1073–82, DOI:10.1038/mt.2009.31, PMC 2835187, PMID 19259069.
- ^ Orchard Therapeutics (Europe) Limited, Orchard Therapeutics Receives Positive CHMP Opinion for Libmeldy™ for the Treatment of Early-Onset Metachromatic Leukodystrophy (MLD), su GlobeNewswire News Room, 16 ottobre 2020. URL consultato l'11 marzo 2021.
Bibliografia
modifica- accessdate Mario Raso, Trattato di anatomia patologica clinica, PICCIN, 1986, pp. (429 e succ.), ISBN 978-88-299-0409-9.
- Netter2002, 26 February 2011, Elsevier srl, 2002, pp. 20–, ISBN 978-88-214-2662-9.
- accessdate Antonio Cao, Malattie genetiche. Molecole e geni. Diagnosi, prevenzione e terapia, PICCIN, 2004, pp. 72–, ISBN 978-88-299-1652-8.
- Lorenzo Pavone e Martino Ruggieri, Neurologia pediatrica, Elsevier srl, 2006, pp. 487–, ISBN 978-88-214-2789-3.
- Angelo Sghirlanzoni, Terapia Delle Malattie Neurologiche, Springer, 3 aprile 2010, pp. 600–, ISBN 978-88-470-1119-9.
Altri progetti
modifica- Wikimedia Commons contiene immagini o altri file su leucodistrofia metacromatica
Collegamenti esterni
modifica- (EN) International MLD Registry, su MLDregistry.org.