Capillare
I capillari sono vasi sanguigni posti tra l'estremo terminale di un'arteria e quello distale di una vena (escluso nelle reti mirabili). I capillari sono i più piccoli vasi sanguigni e linfatici, e fanno parte del sistema della microcircolazione sanguigna. Misurano dai 5 ai 10 micrometri (μm), e sono composti da un unico strato di cellule endoteliali, caratteristiche che consentono loro di effettuare gli scambi gassosi e di nutrienti tra il sangue e i tessuti.[1] I capillari linfatici si connettono ai vasi linfatici più grandi per drenare la linfa raccolta nel microcircolo.
| Capillare | |
|---|---|
 | |
 | |
| Anatomia del Gray | (EN) Pagina 131 |
| Identificatori | |
| MeSH | A07.015.461.165 |
| TA | A12.0.00.025 |
| FMA | 63194 |
| TI | H3.09.02.0.02001 |
Durante le prime fasi di sviluppo embrionale[2] i nuovi capillari vengono formati attraverso la vasculogenesi, il processo di formazione dei vasi sanguigni che avviene attraverso la produzione di cellule endoteliali che poi andranno a formare i tubi vascolari.[3] Il termine angiogenesi indica la formazione di nuovi capillari sanguigni da vasi preesistenti.[4]
Storia
modificaContrariamente a quanto creduto nel passato, William Harvey non fu il primo ad osservare i capillari in un preparato biologico. Tuttavia teorizzò la necessità di una comunicazione tra il sistema vascolare arterioso e quello venoso, introducendo il concetto di "circolazione".[5] Tracce di questa credenza sono riscontrabili nelle opere di Cartesio:
«Ma se si chiede perché il sangue delle vene non si esaurisca passando così di continuo nel cuore, e perché le arterie non se ne riempiano troppo dal momento che tutto quello che passa dal cuore ci va a sfociar si riversa in esse, mi basta rispondere con quel che ha già scritto un medico inglese, cui va lodato per avere rotto il ghiaccio su questo punto, e per essere stato il primo a insegnare che ci sono alle estremità delle arterie molti piccoli passaggi attraverso i quali il sangue che ricevono dal cuore penetra nelle piccole ramificazioni delle vene, e di qui torna di nuovo al cuore, di modo che il suo corso non è altro che una circolazione perpetua.»
Fu Marcello Malpighi il primo a documentare la presenza di capillari, nel 1661, servendosi di un preparato di polmoni di rana. Egli osservò che il sangue arterioso si riversava nel torrente venoso per mezzo di sottilissimi vasi, simili a capelli.[6] Egli decise così di chiamarli capillari, dal latino capillaris (dei capelli, per i capelli).[7]
Struttura
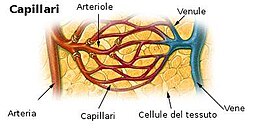
modificaIl sangue scorre dal cuore attraverso le arterie che si restringono e ramificano in arteriole, che a loro volta si diramano ulteriormente nei capillari, dove avvengono i trasferimenti di nutrienti e rifiuti. I capillari si uniscono e si allargano per diventare venule, che a loro volta convergono nelle vene, che riportano il sangue nel cuore attraverso le grandi vene. Le pareti dei capillari non hanno fibre muscolari, ma sono costituite da un singolo strato di cellule endoteliali, piatte, che poggiano sulla membrana basale. L'insieme dei capillari forma il letto capillare, un fitto intreccio di microvasi che ricoprono gli organi e i tessuti.
Il capillare è capace di nutrire tessuto per un raggio di 1mm. Tanto più una cellula o un tessuto è metabolicamente attivo, più saranno presenti capillari a fornire nutrienti e portare via i prodotti di scarto. Il numero di capillari in un tessuto dipende anche dalla massa del tessuto stesso. È questo particolare che impedisce o permette lo sviluppo di un tumore. Se il tumore ha capacità angiogenetiche, cioè produce fattori di crescita per l'endotelio, avrà quindi possibilità di aumentare di volume. Nel cuore, invece, all'aumento di massa dovuto all'esercizio fisico (o a patologie come ad esempio la stenosi aortica), non corrisponde un parallelo aumento della vascolarizzazione. Ciò rende il cuore ipertrofico molto suscettibile all'ischemia.
Il calibro dei capillari (anche 5 µm) è di poco inferiore a quello del singolo eritrocita (6-8 µm). I globuli rossi quindi passano uno alla volta e vengono deformati. Ad alte velocità procedono separati, mentre a basse velocità tendono ad avvicinarsi formando dei lunghi tratti solo di eritrociti (detti rouleaux) e lunghi tratti solo con plasma. Il plasma tra due emazie procede a una velocità doppia rispetto al globulo rosso, poiché la sua viscosità è inferiore: questo causa moti convettivi nelle porzioni di plasma posti tra due eritrociti. Il tutto facilita gli scambi di O2 e soluti tra il capillare e il tessuto. Tali scambi dipendono essenzialmente da due fattori: la pressione idrostatica e la differenza in pressione osmotica tra plasma e liquido interstiziale. La pressione idrostatica è alta all'estremità arteriosa del capillare e decresce man mano che ci si sposta verso l'estremità venosa ed è superiore a quella del liquido interstiziale. La pressione osmotica del plasma è maggiore di quella del liquido interstiziale, per cui l'acqua tende a venir richiamata verso il plasma. All'estremità arteriosa del capillare l'acqua, sotto la spinta della pressione idrostatica, esce dal capillare; all'estremità venosa prevale invece la pressione osmotica, per cui l'acqua viene richiamata verso l'interno del capillare.
I capillari linfatici hanno diametro maggiore rispetto ai capillari sanguigni, e sono dotati di estremità chiuse. Tale struttura permette al liquido interstiziale di fluire solo verso l'interno e non all'esterno. I capillari linfatici hanno una maggiore pressione oncotica interna dei capillari sanguigni, a causa della maggiore concentrazione di proteine plasmatiche nella linfa.[8]
Tipi
modificaÈ possibile classificare i capillari a seconda della loro struttura:
Continui
modificaI capillari continui presentano cellule endoteliali connesse l'una all'altra e una lamina basale continua. Sono presenti nei muscoli, nel tessuto nervoso, nel connettivo.[9]
Fenestrati
modificaL'endotelio dei capillari fenestrati presenta dei pori (50-100 nm di diametro) che permettono scambi rapidi tra i capillari e i tessuti circostanti.[10][11] Questa tipologia di capillari ha la lamina basale continua e si trova principalmente nelle ghiandole endocrine (eccetto che in ipofisi e surrene che hanno capillari sinusoidi - Trattato di ANATOMIA UMANA sistematica e funzionale, volume 2, di G.ANASTASI et al., 2020 Edi.Ermes, Milano), nel glomerulo renale, nell'intestino e nel pancreas.[9]
Sinusoidi
modificaLe cellule epiteliali dei sinusoidi sono separate da ampi spazi (30-40 micron di diametro)[senza fonte] e anche la lamina basale presenta discontinuità, a differenza della lamina basale dei capillari fenestrati.[9] Questo tipo di vasi consentono ai globuli rossi e globuli bianchi (7,5 micron - 25 micron di diametro) e alle proteine del siero di passare, grazie anche alla membrana basale discontinua. Questi capillari mancano vescicole pinocitotiche, e quindi utilizzano le lacune presenti nelle giunzioni cellulari per consentire il trasferimento di sostanze tra le cellule endoteliali, e quindi attraverso la membrana.[senza fonte]. Si trovano principalmente nel fegato, midollo osseo, nella milza e in altri organi linfatici; tra le ghiandole endocrine in ipofisi (sia adenoipofisi che neuroipofisi) e surrene (Trattato di ANATOMIA Umana sistematica e funzionale - volume 2, di G. Anastasi et al., 2020 Edi.Ermes s.r.l.,Milano). Questa tipologia di vasi fa parte del sistema reticolo endoteliale.[9]
Funzione
modificaLa parete capillare consente ai nutrienti e sostanze di scarto di passare attraverso di essa. Molecole con diametro maggiore di 3 nm come l'albumina e altre proteine di grandi dimensioni si spostano mediante trasporto transcellulare all'interno di vescicole, un processo che richiede il passaggio attraverso le cellule che formano la parete. Molecole più piccole di 3 nm come acqua, ioni e gas attraversano la parete capillare attraverso lo spazio tra le celle in un processo noto come trasporto paracellulare.[12] Questi meccanismi di trasporto consentono uno scambio bidirezionale di sostanze a seconda dei gradienti osmotici e viene quantificato tramite l'equazione Starling.[13]
Note
modifica- ^ Maton, Anthea; Jean Hopkins; Charles William McLaughlin; Susan Johnson; Maryanna Quon Warner; David LaHart; Jill D. Wright (1993). Biologia e della salute Umana . Englewood Cliffs, New Jersey: Prentice Hall. ISBN 0-13-981176-1 .
- ^ Embryological variation during nematode development, su wormbook.org. URL consultato il 19 giugno 2017.
- ^ (EN) John S. Penn, Retinal and Choroidal Angiogenesis, Springer Science & Business Media, 19 gennaio 2008, ISBN 9781402067808. URL consultato il 19 giugno 2017.
- ^ (EN) Scott F. Gilbert, Endoderm, 2000. URL consultato il 19 giugno 2017.
- ^ (EN) Digitized Images/17thCentury/Harvey/1653/ University of Oklahoma Libraries, su hos.ou.edu. URL consultato il 27 aprile 2018 (archiviato dall'url originale il 14 agosto 2020).
- ^ Testut-Latarjet, Trattato di Anatomia Sistematica, Angiologia, UTET, p. 886.
- ^ capillare in Vocabolario - Treccani, su treccani.it. URL consultato il 27 aprile 2018.
- ^ Guyton, Arthur; Hall, John (2006). "Chapter 16: The Microcirculation and the Lymphatic System". In Gruliow, Rebecca. Textbook of Medical Physiology (Book) (11th ed.). Philadelphia, Pennsylvania: Elsevier Inc. pp. 187–188. ISBN 0-7216-0240-1
- ^ a b c d Trattato di anatomia umana. 1, vol. 1, 4. ed, Edi. Ermes, [2007], ISBN 88-7051-287-8, OCLC 889151541. URL consultato il 7 marzo 2020.
- ^ Histology image:22401lba from Vaughan, Deborah (2002). A Learning System in Histology: CD-ROM and Guide. Oxford University Press. ISBN 978-0195151732.
- ^ Pavelka, Margit; Jürgen Roth (2005). Functional Ultrastructure: An Atlas of Tissue Biology and Pathology. Springer. p. 232.
- ^ Sukriti Sukriti, Mohammad Tauseef e Pascal Yazbeck, Mechanisms regulating endothelial permeability, in Pulmonary Circulation, vol. 4, n. 4, dicembre 2014, pp. 535–551, DOI:10.1086/677356. URL consultato il 19 giugno 2017.
- ^ Janice A. Nagy, Laura Benjamin e Huiyan Zeng, Vascular permeability, vascular hyperpermeability and angiogenesis, in Angiogenesis, vol. 11, n. 2, 2008, pp. 109–119, DOI:10.1007/s10456-008-9099-z. URL consultato il 19 giugno 2017.
Voci correlate
modificaAltri progetti
modifica- Wikiquote contiene citazioni sul capillare
- Wikizionario contiene il lemma di dizionario «capillare»
- Wikimedia Commons contiene immagini o altri file sul capillare
Collegamenti esterni
modifica- capillare, su Treccani.it – Enciclopedie on line, Istituto dell'Enciclopedia Italiana.
| Controllo di autorità | Thesaurus BNCF 40435 · LCCN (EN) sh85019924 · GND (DE) 4163250-3 · BNF (FR) cb119648217 (data) · J9U (EN, HE) 987007283350005171 · NDL (EN, JA) 00567860 |
|---|